寝る前にコーヒーを飲むと、予定の就寝時間に眠りにつくのが難しくなり、朝起きるのがさらに辛くなるのは、カフェインによって体内時計が乱されるからだとする研究結果が16日、発表された。
米研究チームが米医学誌「サイエンス・トランスレーショナル・メディシン(Science Translational Medicine)」に発表した研究については、カフェインを含む飲料を夜に飲むことで就寝と起床が遅くなる理由を説明するだけでなく、将来的には、時差ぼけの影響を抑える目的でカフェインを使用するのに適したタイミングについてのヒントをたらす可能性もある。
研究は、被験者5人を対象に行われ、それぞれに、就寝3時間前にダブル・エスプレッソの含有量に相当するカフェインを摂取させる、明るい光にさらす、プラセボ(偽薬)を与えるといったタスクを無作為で与えた。
被験者をさまざまな条件下に置いて調査するこの実験は49日間にわたり実施された。その間、被験者の唾液を定期的に検査し、睡眠と覚醒の周期を自然に調節するホルモン「メラトニン」の濃度を調べた。
論文によると、低光量の条件下でカフェインを摂取させた被験者は、約「40分間のメラトニン概日(24時間周期)のリズムの位相後退(遅い時間へのずれ)」を経験したことが、今回の実験で分かったという。
他方、就寝3時間前に明るい天井照明にさらされた被験者では、体内時計に85分間の遅れ、またカフェイン摂取と明るい光の両方の条件下に置かれた被験者は、体内時計に105分間の乱れが生じた。
米コロラド大学ボルダー校(University of Colorado at Boulder)のケネス・ライト(Kenneth Wright)教授は「世界で最も広く使われている向精神薬のカフェインが、人間の体内時計に影響を与えることを示したのは、今回の研究が初めてだ」と語り、また「この研究は、カフェインが人間の生理機能に及ぼす影響に関する最新の興味深い知見をもたらすものだ」と続けた。
今回の研究結果は、寝る前のカフェイン摂取は避けるようにとの一般的なアドバイスの説得力を高める一方で、カフェイン適切な使用が時差ぼけを回避するために体内時計をリセットする一助となり得る「興味深い」可能性を秘めたものと論文は述べている。
だが、日付変更線を横断する旅行者が眠らずに活動を続けるための、カフェインの最も効果的な利用方法を決定するには、さらなる研究を重ねる必要がある。「このような条件下でカフェインが誘発する睡眠の乱れについては、時差ぼけを悪化させる恐れがあり、経過の観察が重要になる」と論文は指摘している。
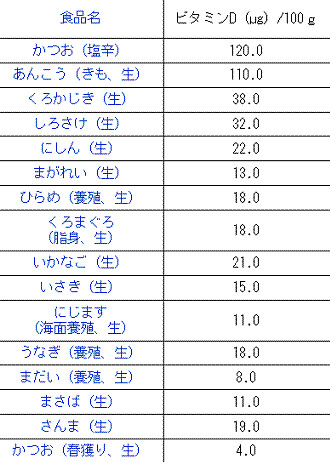
ビタミンDを魚で摂る。
ビタミンDを摂ると着床率が上がることは良く知られている。
日光浴をするとメラトニンやビタミンDが増え35%増加したというデータもある。
では、食品でビタミンDを摂るには、何を食べたらいいんでしょう。
それは魚です。でも最近の人は魚を食べなくなってしまった。
100gあたりのビタミンD量は、μg単位で。
μgからIUへ換算する時は、μg×40、IUからμgへ換算する時はIU×0.025で計算することができる。
30歳から49歳の摂取量は、日に5.5μgで、妊婦は7μg、授乳中は8μgである。
着床前スクリーニング
ポストセブンの記事によれば、
神戸の「大谷レディスクリニック」が「着床前スクリーニング」の実施によって、高齢出産の流産率を引き下げることに成功した。
日本産科婦人科学会が着床前スクリーニングを原則として認めていない中で、559人におよぶ患者にスクリーニングを実施。
大谷レディスクリニックでは2011年2月から2014年7月にかけて559人にスクリーニングを実施した。平均年齢は40.4才で、その大半が流産や体外受精を何度も経験していた。スクリーニングで正常な受精卵とされ、子宮に戻されたのは327人で、うち220人ほどがすでに出産したという。
女性のスクリーニングを行わなかった体外受精における着床率は20.9%なのに対し、スクリーニングを行った女性の着床率は46.6%と約2.2倍に。流産率は、スクリーニングを行わない場合は40.8%だが、スクリーニングを行うと11.1%と約4分の1になる。
それならば、なぜ日産婦は着床前スクリーニングを認めてこなかったのか。その理由の1つは染色体をスクリーニング検査することで、ダウン症をはじめとする染色体に特徴のある障害を判別できたり、生まれてくる子が男か女かがわかったりすることだ。スクリーニングを行うことがすぐに「障害を有する命の選別」や「男女産み分け」に繋がるわけではないが、生命倫理上の観点から日本の医学界では導入が見送られてきた。
大谷レディスクリニックの大谷徹郎院長に話を聞いた。
なぜ禁じられている着床前スクリーニングを実施しているのですか。
「私自身も子供ができたのが遅く、私と妻が37才のときでした。32才から不妊治療を始め、5年後にようやく子供を授かりました。長い不妊治療を経験した妻は深い悩みを抱え、私自身も“今までなんのために生きてきたのか”と人生を恨んだものです。だからこそ、不妊に苦しめられるかたがたの気持ちがよくわかります。その苦しみを少しでも減らし、妊娠率を上げたいという気持ちが原動力です」
染色体を検査することは「命の選別」に繋がりかねないという批判もあります。
「着床前スクリーニングの最大の目的は母体の保護です。それを間違えないでほしい。流産は精神的だけでなく、母体に与える影響が少なくありません。2度繰り返すことを反復流産、それ以上繰り返すことを習慣流産といいますが、3度流産した場合の、4度目の妊娠の流産率をご存じですか? おおよそ4割です。年齢が上がれば、さらに流産率は上がります。それらの流産の多く(約71%)は、染色体に異常のある受精卵が原因です。
染色体異常のなかでも最も生まれる可能性が高い21番トリソミーの染色体異常(ダウン症のこと)を持つ受精卵でも、着床する確率は20%くらいで、さらにその内で20?30%だけが出産に至ります。つまり、その受精卵を子宮に戻しても94?96%は着床しないか、流産するのです。
産婦は『命の選別』といいますが、それなら、出生前診断の羊水検査は命の選別にならないのでしょうか。日産婦も認めている羊水検査で調べるのも染色体異常です。着床前スクリーニングの場合、検査の対象は『前胚』であり、法律で人間だと規定されている『胎児』以前の段階です。ところが、同じように染色体異常を調べる羊水検査は妊娠約15週前後で行われるので、これは胎児を検査しているわけです。
障害があるとわかっていても赤ちゃんを産み、育てる行為は尊いものです。しかし同時に、すでに日本では羊水検査によって“障害を認知した”あとの中絶が実質的に認められている現実を忘れてはなりません。
着床前スクリーニングは、子宮に戻す前の受精卵に異常を見つけることのできる世界で認められた検査方法です。」
日本の医学界が遅れているということですか。
「明らかに遅れています。着床前スクリーニングはアメリカやイギリス、北欧諸国をはじめ、アジアでも中国、韓国で認められています。9割以上の国で認められていて、日本で行われていないのはおかしい」
現在、日本でスクリーニングを実施しているのは大谷レディスクリニックほか数か所だけだが、不妊や流産に悩み、スクリーニングを希望する女性が後を絶たないという。
そうした流れのなかで、原則として着床前スクリーニングを認めてこなかった日産婦は今年2月、3年間かけて大規模な臨床研究を行うことを決めた。
ーーーーーー
着床前スクリーニング検査(PGS)と着床前診断(PGD)の違い。
PGSは胚(受精卵)の染色体に対するスクリーニング検査であり、PGDは胚(受精卵)における遺伝子疾患(ダウン症など)の要因となる単一遺伝子の発見を目的とした検査である。
PGSは男女の産み分けではなく、染色体異常の発見を目的として実施される。合わせて不妊理由を特定し、治療方針を決定付ける為に行う場合も少なくない。受精卵移植失敗の理由、初期流産の理由は、遺伝子検査により初めて明らかになるという。
PGDは、遺伝子スクリーニングを通して遺伝子疾患を引き起こす単一遺伝子を見つけ、疾患を回避する目的で行われる。染色体異常をもつ胚(受精卵)を排除し、健康な胚(受精卵)を選び、受精卵移植を行う。
ーーーーー
出産した220人のうち、一人がうちの患者さん。(笑)